Мультифотонная томография и кросс-поляризационная оптическая когерентная томография в диагностике глиальных опухолей головного мозга: пилотное исследование
Развитие хирургии инфильтративно растущих глиом головного мозга тесно связано с внедрением новых технологий интраоперационной диагностики. Наиболее перспективными в отношении определения границ опухолевого роста и оценки степени злокачественности выглядят методы оптического биоимиджинга, обладающие высоким пространственным разрешением: мультифотонная томография (МФТ) и оптическая когерентная томография (ОКТ). Однако для широкого внедрения методов в клиническую практику необходимо выявление точных критериев диагностики на основе получаемых с помощью этих методов данных.
В настоящей работе представлены результаты пилотного параллельного ex vivo исследования образцов глиом — глиобластомы 101.8 крысы, а также опухолей человека различной степени злокачественности — и перифокальной зоны опухолей методами МФТ и кросс-поляризационной ОКТ (КП ОКТ). Полученные данные были сопоставлены с гистологическим описанием структуры тканей для определения эффективности использования обоих методов в нейроонкологической практике.
Глиомы составляют значительную часть (34%) всех внутричерепных опухолей у людей старше 18 лет [1, 2]. Отличительной их чертой является инфильтративный рост в окружающее белое вещество головного мозга, что делает трудноразличимой границу между опухолью и тканью мозга. По скорости роста и степени инвазии астроцитарные опухоли условно делятся на медленно растущие и быстро растущие. К первым относят пилоцитарную астроцитому (Grade I) и диффузную астроцитому (Grade II), ко вторым — анапластическую астроцитому (Grade III) и глиобластому (Grade IV) [3]. При этом, чем выше степень злокачественности, тем агрессивнее рост опухоли и характер инвазии.
Основной парадигмой хирургии глиальных опухолей на сегодняшний день является максимальное удаление опухоли с минимальным риском повреждения функционально значимых зон головного мозга [4]. Размер опухолевой резекции служит одним из ключевых прогностических факторов и достоверно напрямую коррелирует с продолжительностью жизни пациентов [4–12]. Однако радикальное удаление опухоли практически невозможно вследствие отсутствия отчетливой границы между мозговым веществом и опухолью. Так, традиционное удаление опухоли в белом свете микроскопа вследствие невысокого разрешения позволяет достичь максимальной резекции лишь в 23–50% случаев [8, 9, 13]. Используемые в настоящее время технологии, такие как интраоперационная МРТ (разрешающая способность порядка 1 мм) и флюоресцентная диагностика, позволяют значительно расширить возможности нейрохирурга [14]. Однако у этих методов существует ряд ограничений в определении границ опухолевой инвазии, в том числе и вследствие недостаточной разрешающей способности.
В настоящее время наиболее перспективными выглядят методы оптического биоимиджинга, обладающие пространственным разрешением порядка 1 мкм. Конфокальная микроскопия [15], мультифотонная томография (МФТ) [16] и оптическая когерентная томография (ОКТ) [17, 18] представляют широкий интерес не только с точки зрения интраоперационной диагностики границ новообразований, но и в качестве методов оптической цитобиопсии.
Мультифотонная микроскопия (или мультифотонная лазерно-сканирующая микроскопия, МФМ) — это современный метод флюоресцентного имиджинга, применимый для прижизненных исследований. В качестве источника возбуждения используется фемтосекундный импульсный инфракрасный лазер, что позволяет параллельно реализовать визуализацию тканей в режиме генерации второй гармоники (ГВГ) от анизотропных структур и в режиме двухфотонно-возбуждаемой автофлюоресценции (ДВАФ) с помощью спектрального детектирования сигнала, а также оценивать время жизни этой флюоресценции с помощью FLIM-режима (fluorescence lifetime imaging) [19]. Современные технологии сканирования позволяют регистрировать и реконструировать целый набор последовательных, эквидистантных по глубине плоскостей, реализуя тем самым принцип томографической записи, что носит название мультифотонной томографии.
К отличительным особенностям МФТ-подхода к изучению тканей мозга можно отнести принципиальную возможность изучения образцов in vivo (не требуется удаление образца), неинвазивность (безопасность низкоинтенсивного импульсного инфракрасного лазерного излучения), возможность одновременного мониторинга нескольких параметров (ГВГ, ДВАФ и FLIM) и возможность трехмерного отслеживания изменений в режиме реального времени с высоким пространственным разрешением. При этом флюоресценция эндогенных флюорофоров может быть реконструирована в трехмерное распределение без необходимости предварительной подготовки ткани. Ранее было показано [20], что при изучении экспериментальных глиом с помощью ДВАФ возможно дифференцировать опухолевую паренхиму и неопухолевые клетки перифокальной зоны. Другие исследования методом МФМ в режиме ДВАФ тканей мозга in vivo показали возможность визуализации сосудистого русла и системы капилляров, а также способность МФТ дифференцировать различные виды нейронов в коре головного мозга [21–24].
Метод ОКТ основан на использовании рассеянного низкоинтенсивного света ближнего инфракрасного диапазона (длина волны 700–1300 нм), где определение структуры ткани производится посредством измерения времени распространения волны от излучателя до структурных компонентов ткани и обратно до приемника. Для клинического применения в нейрохирургии ОКТ может быть интегрирована в операционные микроскопы и нейроэндоскопы [25–27]. Пространственное разрешение ОКТ (в отличие от МФТ) не может обеспечить субклеточную визуализацию и дифференцировать доброкачественный или злокачественный характер опухоли мозга. Качественная оценка изображений и дифференциальные критерии в этом случае основываются на интенсивности и неоднородности ОКТ-сигнала, скорости его затухания [17, 28].
Основной тенденцией в развитии ОКТ является совершенствование способов оптической и последующей электронной обработки ОКТ-сигнала. Например, поляризационно-чувствительная ОКТ [29] и применяемая нами ее разновидность — кросс-поляризационная ОКТ (КП ОКТ) позволяют детектировать поляризационные и/или кросс-рассеивающие свойства исследуемой ткани, обусловленные наличием анизотропных структур (например, коллагена) [30]. Возможность изучать различные структурные компоненты ткани при использовании нескольких режимов ОКТ позволяет говорить о мультимодальности метода, что значительно расширяет перспективы его применения, в частности, в нейрохирургии [31].
Сравнение методов прижизненной визуализации микроскопических объектов необходимо для определения наиболее перспективных из них в аспекте решения таких конкретных задач диагностики при онкологических заболеваниях, как выявление наличия опухоли в образце или определение степени ее злокачественности (Grade), установление границы опухоли с нормальной тканью до ее резекции или скрининг границ уже проведенной операции.
Цель исследования — анализ первых результатов параллельного ex vivo исследования глиальных опухолей методами МФТ и КП ОКТ для определения их места в диагностическом процессе.
Материалы и методы
Экспериментальная модель глиобластомы. В качестве объекта исследования была выбрана модель глиобластомы крысы 101.8, полученная и поддерживаемая в НИИ морфологии человека РАН (Москва) [32]. Выбор данной модели обоснован ее морфологическим сходством с глиобластомой человека и тем, что опухоль является химически индуцируемой и, следовательно, обладает общей природой с перифокальной зоной опухоли человека (тканью мозга по краю опухоли).
Работа выполнена на 5 самках крыс линии Wistar с привитой глиобластомой 101.8. Трансплантация опухоли была проведена в НИИ морфологии человека РАН стандартным методом. МФТ- и КП ОКТ-исследования выполняли на 10–12-е сутки после трансплантации опухоли, когда последняя сформировалась и наблюдался ее интенсивный рост. Выведение животных из эксперимента осуществляли путем цервикальной дислокации. Головной мозг извлекали, помещали под зонд мультимодального оптического когерентного томографа и выполняли запись КП ОКТ-изображений опухоли и коры головного мозга непосредственно рядом с опухолью.
При работе с животными руководствовались «Правилами для проведения работ с использованием экспериментальных животных» и «Международными рекомендациями по проведению медико-биологических исследований с использованием животных» [33], а также неукоснительно соблюдались этические принципы, установленные Европейской конвенцией по защите позвоночных животных, используемых для экспериментальных и других научных целей (принятой в Страсбурге 18.03.1986 г. и подтвержденной в Страсбурге 15.06.2006 г.). На проведение экспериментальных исследований на животных получено разрешение Этического комитета Приволжского федерального медицинского исследовательского центра Минздрава России.
Глиальные опухоли пациентов. Материал биопсии опухолевой ткани получен от 6 пациентов при выполнении оперативного вмешательства с применением микрохирургической техники доступа и удаления глиальных опухолей. Наиболее оптимальный доступ выбирали с учетом расположения функционально значимых зон головного мозга с использованием безрамочной нейронавигации и интраоперационного нейромониторинга. Кроме самой опухоли, в области доступа к опухолевому очагу перифокальная зона опухоли (ткань мозга по краю опухолевой резекции), подлежащая коагуляции, также аккуратно выделялась и забиралась при помощи опухолевого пинцета. Материал биопсий помещали в тампоны, смоченные физиологическим раствором, и доставляли в течение 2 ч на исследование методами КП ОКТ и МФТ. На проведение экспериментальных исследований ex vivo на образцах человека получено разрешение Этического комитета Приволжского федерального медицинского исследовательского центра Минздрава России.
Мультифотонная томография. Исследование проводили с использованием многофотонного томографа MPTflexCARS (JenLab, Германия) на нефиксированных образцах ex vivo без дополнительных приготовлений препарата. Источником возбуждающего излучения являлся короткоимпульсный фемтосекундный лазер MAI TAI (Spectra Physics, США) с частотой следования импульсов порядка 80 МГц и длительностью порядка 100 фс. Нефиксированные образцы наблюдали через 170-микронное покровное стекло. Изображения получены с помощью масляно-иммерсионного объектива с сорокакратным увеличением и числовой апертурой 1,3, что позволило достичь поля зрения 250×250 мкм (1024×1024 пикселя) с разрешением пикселя 240 нм. Для визуализации ДВАФ преимущественно от НАД(Ф)Н (никотинамид-аденин-динуклеотид (фосфат)) была выбрана оптимальная длина волны возбуждения 750 нм. Детекцию осуществляли одновременно в двух каналах с помощью дихроичного зеркала на длине волны 409 нм и фильтров 373–387 нм и 409–660 нм. Изображения ДВАФ тканей мозга записывали последовательно до достижения глубины 100 мкм так, что расстояние между двумя фокальными плоскостями составляло 5 мкм. Визуализацию ДВАФ-сигнала проводили из центральной зоны опухоли и из перифокальной зоны интереса.
Всего было получено и проанализировано 292 МФТ-изображения: 41 изображение коры больших полушарий непосредственно рядом с опухолью и 53 — глиобластомы 101.8 от образцов крысы, а также 68 изображений перифокальных зон, 54 изображения пилоцитарной астроцитомы (Grade I) и 76 — глиобластомы (Grade IV) от образцов пациентов.
Количественная оценка клеточной плотности на МФТ-изображениях. По результатам записи серии эквидистантных по глубине МФТ-изображений была выполнена 3D-реконструкция ткани. Количественную оценку клеточной плотности проводили путем сложения числа ядер в каждой из анализируемых фокальных плоскостей и последующего нормирования их на объем, в котором они детектировались. Объем рассчитывали путем перемножения длины изображения на ширину и на высоту, представляющую собой расстояние между двумя соседними плоскостями (размерность всех величин — в микрометрах). Информативность данного подхода к оценке клеточной плотности выше по сравнению с общепринятыми гистологическими методами, так как представляет собой расчет не по одной выборочной плоскости, а по всему исследуемому объему. Подсчет количества клеток в каждой фокальной плоскости МФТ-изображений проводили в программе ImageJ (NIH, США) [34, 35].
Кросс-поляризационная оптическая когерентная томография. Для получения КП ОКТ-изображений использовали установку скоростной спектральной мультимодальной ОКТ (Институт прикладной физики РАН, Россия) в режиме КП ОКТ. Установка работает также в режиме ангиографии и позволяет оценивать состояние микроциркуляторного русла, что важно при исследованиях in vivo [31].
Принцип работы и технические характеристики КП ОКТ-устройства детально описаны в работе [36]. Центральная длина волны КП ОКТ-системы составила 1310 нм со спектральной шириной 100 нм и мощностью 20 мВт. Пространственное разрешение устройства по глубине составляет ~10–15 мкм, поперечное разрешение ~25 мкм; глубина сканирования ~1,7 мм; размер получаемого КП ОКТ-изображения — 4×4 мм.
Всего получено и проанализировано 67 КП ОКТ-изображений: 20 образцов мозга крысы (10 — глиобластомы 101.8 и 10 — коры головного мозга рядом с опухолью); 47 образцов опухоли и перифокальной зоны пациентов.
Гистологическое исследование. Для верификации структуры нервной ткани на КП ОКТ- и МФТ-изображениях проводили гистологическое исследование материала с применением окраски гематоксилином и эозином. Гистологические препараты просматривали на микроскопе Leica DM 2500 в проходящем свете и фотографировали цифровой камерой Leica DFC 245C (Leica Microsystems, Германия). Для анализа были выбраны гистологические срезы из центральной части образцов (опухоли или перифокальной зоны), которые совпадали с плоскостью получения КП ОКТ-изображений (зона сканирования) и содержали метку, поставленную гистологической тушью на образцах при исследовании.
Результаты
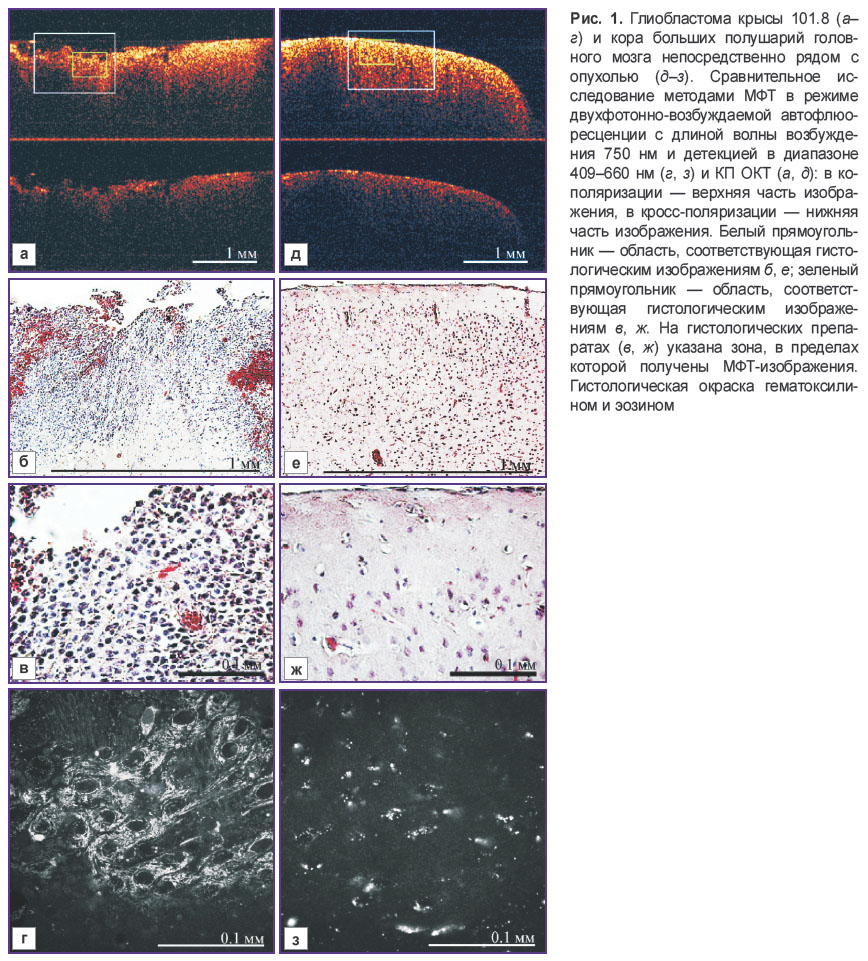
МФТ- и КП ОКТ-исследования модели глиобластомы крысы 101.8. На рис. 1 представлены типичные МФТ- и КП ОКТ-изображения глиобластомы 101.8 и коры больших полушарий головного мозга крысы непосредственно рядом с опухолью. В данном случае сравнивали изображения опухоли и серого вещества мозга, поскольку глиобластома, привитая внутрь желудочков головного мозга, прорастала ткань мозга и выходила на поверхность. Опухоль имела размер около 0,5 см в диаметре и визуально была хорошо отличима от окружающей ее коры, что позволило прицельно исследовать эти два вида тканей. Область коры головного мозга крысы в том числе была выбрана для подбора режима исследования методом МФТ, уточнения глубины визуализации, на которой сигнал ДВАФ достаточен для количественного анализа изображения, т.е. для разработки протокола дальнейших расширенных исследований.
Установлено, что при визуализации коры больших полушарий головного мозга крысы методом МФТ сигнал ДВАФ существенно снижается на глубине порядка 80±10 мкм. На соответствующих гистологических препаратах видно, что на этом уровне заканчивается наружный, молекулярный слой головного мозга, толщина которого составляет 90,58±5,12 мкм (рис. 1, ж).
На типичном МФТ-изображении молекулярного слоя коры головного мозга крысы (рис. 1, з) наблюдаются мозаично расположенные отдельные нейроны. Ядра нейронов преимущественно овальной формы, визуализируются как области отсутствия сигнала, окружены цитоплазмой в виде ярких мелких гранул, что позволяет определить размер ядер [16]. Средний периметр ядер составил 15±3 мкм, площадь — 12±5 мкм2. Для характеристики ядер овальной формы одновременная оценка не только площади ядра, но и его периметра является более объективным показателем, чем, например, измерение только одного параметра [37]. Кроме нейронов на МФТ-изображениях наблюдается слабый сигнал от межклеточного пространства, что совпадает с данными других МФТ-исследований [16].
Отметим, что на гистологических препаратах коры больших полушарий головного мозга непосредственно рядом с опухолью наблюдаются пикноз части ядер нейронов, слабо выраженные перицеллюлярный и периваскулярный отеки (рис. 1, е), что может быть следствием близкого расположения опухоли.
Принципиально иную цитоархитектонику демонстрирует опухолевая ткань. Морфологический анализ препаратов глиобластомы 101.8 показал, что на момент исследования (10–12-е сутки) опухоль имеет признаки зрелой глиобластомы, схожей с глиобластомой человека, и представляет собой скопление плотно расположенных низкодифференцированных клеток приблизительно одного размера с редкими очагами некроза, с инфильтративным ростом в окружающее ее белое вещество головного мозга. В опухоли наблюдаются микроваскулярная пролиферация и мелкие кровоизлияния (рис. 1, б, в). На МФТ-изображениях опухолевая ткань видна как плотно расположенные вытянутые овальные клетки с гомогенным сигналом высокой интенсивности от всей цитоплазмы. Отмечаются признаки ядерного полиморфизма, повышенная клеточная плотность (рис. 1, г). При этом средняя площадь клеточных ядер по МФТ-изображениям составляет 170±49 мкм2 при периметре 51±7 мкм. На некоторых глубинах различимы стенки кровеносных сосудов опухоли, представляющие собой яркие тонкие параллельно идущие линии.
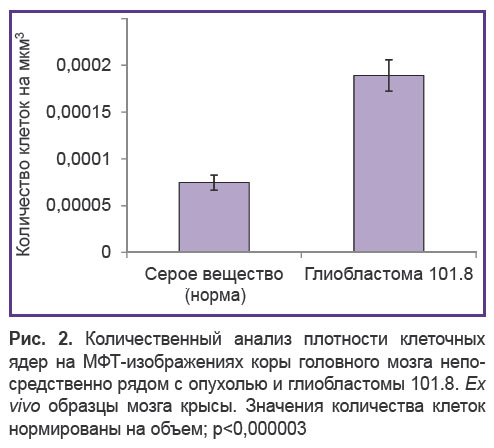
Количественная оценка МФТ-изображений показала существенное увеличение клеточной плотности в опухолевой ткани: в 2,5 раза по сравнению с молекулярным слоем коры головного мозга крысы, расположенным рядом с опухолью (рис. 2). Данные соотносятся с результатами измерения клеточной плотности, проведенного на экспериментальных опухолях мозга мышей, где аналогичное соотношение составило 1,7 раза [38].
На КП ОКТ-изображении в области коры больших полушарий головного мозга крысы непосредственно рядом с опухолью в ко- и кросс-поляризациях наблюдается гомогенный ОКТ-сигнал, более яркий на поверхности; скорость затухания сигнала низкая (рис. 1, д). Такой характер сигнала отражает морфологическое строение коры больших полушарий головного мозга. Наружный, молекулярный слой (что дает более высокий уровень сигнала в кросс-поляризации) характеризуется меньшей плотностью нейронов, но бóльшим содержанием нервных волокон, в нижележащих слоях, наоборот, плотность нейронов выше при низком содержании волокон (см. рис. 1, ж).
ОКТ-сигнал от глиобластомы 101.8 в ко-поляризации — гетерогенный (неравномерное распределение сигнала высокого уровня и его резкое снижение), скорость затухания зондирующего излучения сильно варьирует по поперечной координате (рис. 1, а, верхнее изображение). Похожий характер имеет ОКТ-сигнал и в кросс-поляризации, но интенсивность сигнала значительно ниже (рис. 1, а, нижнее изображение). Гетерогенность сигнала может быть обусловлена неоднородной структурой опухолевой ткани с наличием в ней участков скопления опухолевых клеток, мозаично расположенных некрозов и мелких кровоизлияний (см. рис. 1, б). Мы предполагаем, что в данном типе опухоли (низкодифференцированная опухоль) клетки обладают повышенным уровнем рассеяния, в то время как области с низким уровнем ОКТ-сигнала морфологически соответствуют очагам некроза и кровоизлияниям.
Таким образом, исследование методом МФТ коры больших полушарий головного мозга и глиобластомы 101.8 крысы позволило утверждать, что на длинах волн возбуждения 740–760 нм в режиме ДВАФ оптимальная глубина, с которой получаемый сигнал не теряет в качестве и годен для количественной обработки и сравнения, составляет для коры головного мозга 90 мкм, для глиобластомы 101.8 — 70 мкм вследствие ее оптической плотности. Для исследуемых областей мозга получены характерные МФТ-изображения, а сравнение их с гистологическими препаратами позволяет установить визуальные критерии оценки каждого вида МФТ-изображений.
КП ОКТ-исследование зрелой глиобластомы крысы и области коры больших полушарий головного мозга непосредственно рядом с опухолью выявило различия в характере ОКТ-сигналов с этих зон: типичным для опухоли является гетерогенность сигнала, скорость затухания зондирующего излучения сильно варьирует по поперечной координате; для окружающей опухоль ткани (коры) ОКТ-сигнал — однородный, более яркий на поверхности, глубина проникновения зондирующего излучения по поперечной координате практически одинакова, скорость затухания сигнала — низкая. При таком явном различии характеристики сигналов обнаружение границы роста опухоли методом КП ОКТ возможно путем визуальной оценки.
МФТ- и КП ОКТ-исследование операционных биопсий опухолей головного мозга. Проанализированы 18 образцов операционных биопсий от 6 пациентов с глиальными опухолями различной степени злокачественности: 1 пациент — с пилоцитарной астроцитомой (Grade I), 3 образца; 5 пациентов — с глиобластомой (Grade IV), 15 образцов.
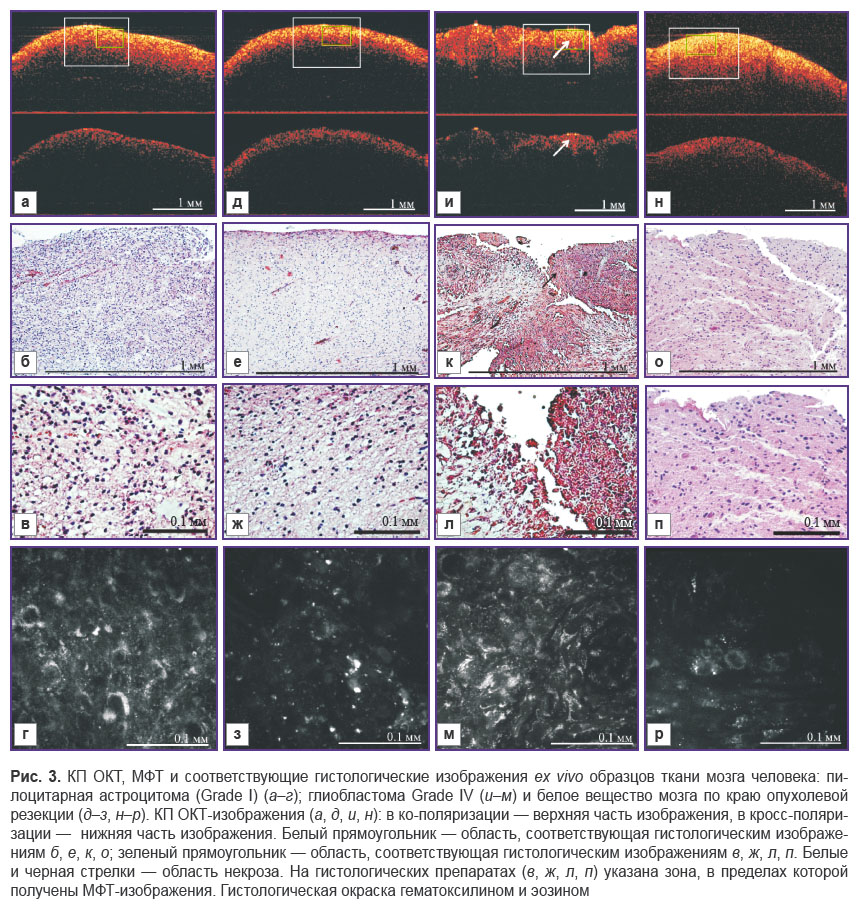
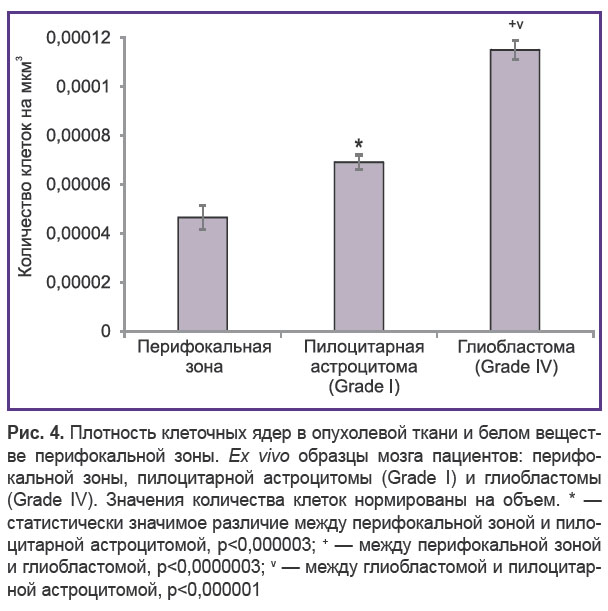
Морфологически основным отличительным признаком глиомы низкой степени злокачественности (Grade I) от окружающего ее белого вещества по краю опухолевой резекции является повышенная клеточная плотность (рис. 3, б), которая визуально может быть оценена на соответствующих МФТ-изображениях (рис. 3, г). При проведении сравнительного количественного анализа МФТ-изображений белого вещества перифокальной зоны и астроцитомы выявлено различие плотности клеток в единице объема ткани в 1,8 раза (рис. 4).
КП ОКТ-изображения в ко-поляризации, полученные от пилоцитарной астроцитомы (Grade I) (рис. 3, а, верхнее изображение) и перифокальной зоны (рис. 3, д, верхнее изображение) отличаются по глубине затухания сигнала: она больше в случае астроцитомы. Однако по степени однородности и уровню ОКТ-сигнала различить эти изображения достаточно сложно. Сигнал в кросс-поляризации от опухолевой ткани имеет некоторую гетерогенность затухания по поперечной координате (рис. 3, а, нижнее изображение). Можно предположить, что сигнал в этом случае создается миелиновыми волокнами, которые практически отсутствуют в опухолевой ткани вследствие их деструкции, и ОКТ-сигнал, по всей видимости, появляется за счет кросс-рассеяния на многочисленных клеточных отростках, формирующих матрикс опухоли.
Морфологически глиомы высокой степени злокачественности (Grade III–IV) характеризуются высокой клеточной плотностью и ядерным полиморфизмом. Эти признаки отчетливо обнаруживаются на МФТ-изображениях (рис. 3, м). Кроме того, на МФТ-изображениях глиобластомы (Grade IV) сигнал от цитоплазмы опухолевых клеток более интенсивный. Эти признаки на МФТ-изображениях являются общими как для экспериментальной опухоли крысы, так и для опухоли человека. При этом опухоли Grade IV на МФТ могут демонстрировать такие признаки, как микроваскулярная пролиферация и участки некрозов [16]. В областях некроза МФТ-изображения представляют собой сильно гетерогенное распределение гранул различной интенсивности по всему полю зрения, реже на этом фоне можно различить более упорядоченный сигнал от цитоплазмы отдельных клеток. МФТ-изображение перифокальной зоны (рис. 3, р) демонстрирует высокую интенсивность флюоресцентного сигнала от клеточных органелл на фоне отсутствия сигнала от ядерных зон и от межклеточного пространства. Клетки расположены на некотором расстоянии друг от друга, что может свидетельствовать об отеке ткани (рис. 3, п).
Особенностью полученных нами КП ОКТ-изображений опухолей мозга Grade IV в ко-поляризации является их гетерогенность (рис. 3, и, верхнее изображение), что, по всей видимости, связано с хаотичным расположением рассеивающих свет элементов в ткани — чередующихся областей повышенной клеточной плотности и некрозов, как видно на гистологическом препарате (рис. 3, к). На КП ОКТ-изображениях в кросс-поляризации сигнал также гетерогенный, но обращает на себя внимание наличие областей резкого снижения интенсивности сигнала или практически полного его отсутствия (рис. 3, и, нижнее изображение). Это даже визуально отличает КП ОКТ-изображения глиобластомы Grade IV от белого вещества перифокальной зоны (рис. 3, н, нижнее изображение) и с наибольшей вероятностью связано с практически полным отсутствием анизотропных структур в данном участке опухолевой ткани.
КП ОКТ-изображения окружающего опухоль белого вещества в ко- и кросс-поляризациях, напротив, характеризуются гомогенным сигналом высокой интенсивности в ко-поляризации и низкой скоростью затухания (см. рис. 3, н, нижнее изображение), что, скорее всего, связано с отеком. На гистологических препаратах изменения волокнистых структур нервной ткани не обнаружено, однако расстояние между ними увеличивается, что является признаком отека ткани (рис. 3, о). Есть предположение, что отек способствует прохождению зондирующего излучения в ткань на бóльшую глубину [39].
Обобщая полученные в этой части работы результаты, можно отметить, что глиобластома человека (Grade IV) имеет выраженные структурные особенности на тканевом и клеточном уровнях, и это определяет потенциально высокую чувствительность методов МФТ и КП ОКТ в ее дифференциальной диагностике. Более сложными объектами для подобного анализа являются астроцитомы (Grade I), обладающие большей степенью клеточной дифференцировки, меньшей клеточной плотностью и отсутствием ядерного полиморфизма.
Исследования продемонстрировали высокий потенциал каждого из методов, показав, что для комплексной оценки состояния тканей мозга предпочтительно использовать МФТ и КП ОКТ совместно, так как они обладают дополняющими друг друга соотношениями разрешающей способности и размером поля зрения, а также достаточной глубиной визуализации ткани.
Проведенные пилотные исследования позволяют разработать протокол совмещения МФТ и КП ОКТ для оценки ткани мозга, который предполагает выбор оптимальных параметров возбуждения для МФТ-исследований (длины волн и мощности возбуждения, диапазона приема сигнала) среди неограниченных возможностей метода и оптимизирует время сбора данных.
Обсуждение. Развитие оптических методов интраоперационной диагностики является приоритетным направлением в нейрохирургии, так как позволяет значительно повысить точность выполняемых оперативных вмешательств. Оценивая возможность применения для обозначенной цели метода конфокальной микроскопии, следует отметить работы [40, 41], в которых показано, что с помощью эндоскопического варианта конфокального микроскопа удается визуализировать основные диагностические признаки глиобластом: высокую клеточную плотность, участки некроза, фигуры митоза, микроваскулярную пролиферацию. Однако этот метод имеет худшее разрешение и глубину проникновения по сравнению с МФТ и МФМ, так как в нем используется однофотонное возбуждение видимого диапазона, а не двухфотонное излучение инфракрасного диапазона, как в МФТ и МФМ.
S.R. Kantelhardt и соавт. [42] применили МФМ для структурной и фотохимической ex vivo визуализации экспериментальной глиомы и глиальных опухолей человека. Авторы показали возможности метода в визуализации зоны опухоли и ее границы с нормальной тканью мозга с клеточным разрешением. Объективизировать данные МФМ позволяет количественная оценка плотности клеточных ядер: этот показатель достоверно выше в ткани опухоли по сравнению с нормой [38]. Полученные нами данные клеточной плотности на модели глиобластомы и биопсийном материале глиобластом головного мозга от пациентов соотносятся с результатами установления разницы нормальной и опухолевой тканей, полученных S.R. Kantelhardt и соавт. на пациентах [20].
Метод ОКТ в отличие от МФТ направлен в первую очередь на оценку структуры исследуемой ткани. По данным литературы, разрешающей способности ОКТ достаточно для определения зоны опухолевой инфильтрации, которая характеризуется изменением рассеивающих свойств по сравнению со здоровой мозговой тканью [28]. Наши результаты показали, что визуально сигнал от глиальных опухолей на ОКТ-изображениях в ко-поляризации выглядит гетерогенным в отличие от гомогенного сигнала мозговой ткани перифокальной зоны опухоли, что согласуется с данными других исследований [17]. Однако мы считаем, что важной характеристикой изображения может быть разная скорость затухания сигнала в глубину ткани. Поскольку по морфологическим признакам для глиальных опухолей характерны высокая клеточная плотность, неравномерность расположения нейронов/глии, наличие участков некроза, кровоизлияний, все это может отражаться на скорости затухания сигнала в глубину и давать неравномерное распределение сигнала вдоль изображения.
В данной работе впервые получены ОКТ-изображения ex vivo образцов глиальных опухолей и перифокальной зоны опухолей головного мозга человека в режиме кросс-поляризации. Предварительный анализ результатов показывает, что в случае глиобластомы (Grade IV) с очагами некрозов и расстройствами кровообращения сигнал характеризуется как гетерогенный. Наблюдаемое в кросс-поляризации общее снижение уровня сигнала при опухолях головного мозга также может быть связано с существенно меньшим количеством миелина в пораженной ткани. Наличие отека в ткани в целом увеличивает глубину визуализации в ко-поляризации, но снижает уровень сигнала; в кросс-поляризации отек также способствует уменьшению кросс-рассеяния.
КП ОКТ-изображения опухоли Grade I и окружающей ее перифокальной зоны в целом схожи, что пока не позволяет выделить ключевые особенности изображений для разграничения этих состояний. Для более объективной и быстрой интерпретации изображений мы планируем расширить исследования: увеличить количество групп и количество образцов в каждой группе и разрабатывать способы количественной оценки КП ОКТ-сигнала, учитывая перспективность интраоперационного применения метода [43]. Наша статья [36] посвящена более детальному рассмотрению вариантов КП ОКТ-изображений при опухолях головного мозга разных степеней злокачественности и объяснению, как некоторые морфологические структуры влияют на ОКТ-сигнал в кросс-поляризации.
Полученные в данном исследовании результаты позволяют сравнить методы МФТ и КП ОКТ с точки зрения оценки эффективности их применения в клинической практике, опираясь на преимущества и недостатки каждого из них.
Основными преимуществами МФТ являются высокое пространственное разрешение (порядка 100 нм), неинвазивность при получении изображений благодаря использованию зондирующего излучения инфракрасного диапазона. Изображения можно получать практически в режиме реального времени без дополнительного контрастирования. Однако при увеличении пиксельного разрешения, с учетом сканирующего принципа получения изображений, это время может увеличиться до десятков секунд. К преимуществам МФТ также можно отнести мультимодальность, т.е. возможность регистрации ДВАФ на различных длинах волн возбуждения, что позволяет возбуждать различные флюорофоры. С помощью спектральной селекции можно регистрировать не только ДВАФ от различных флюорофоров, но и ГВГ сигнала от анизотропных сред. Дополнительный FLIM-модуль может обеспечить анализ времени жизни флюоресценции.
В данной работе установлено, что эффективная глубина получения МФТ-изображений в режиме ДВАФ для тканей мозга составляет 80±10 мкм. Мы считаем, что этого вполне достаточно для установления морфологического строения ткани в условиях операционной, а также для оценки гистологических препаратов, толщина которых в среднем составляет 5–10 мкм. Если стандартный гистологический анализ требует использования специальных окрасок для разных структур ткани, что увеличивает количество препаратов и затрудняет сравнение одних и тех же объектов на соседних срезах, метод МФТ, напротив, позволяет одномоментно получить информацию о морфологии и функциональной активности одних и тех же структур, что ускоряет и облегчает интерпретацию результата.
По сравнению с методом МФТ преимуществами КП ОКТ являются: более высокая скорость записи данных (несколько секунд) и бóльшая площадь сканирования (до 4×4×1 мм). При этом прибор также работает в режиме реального времени, неинвазивен, имеет высокое пространственное разрешение (порядка 10 мкм), для исследования объектов ex vivo не требуется их специальной подготовки. Наличие нескольких режимов (кросс-поляризация, микроангиография в режиме реального времени и эластографическое исследование ткани) позволяет получать широкий спектр данных. Если рассматривать такие характеристики, как компактность прибора, создание специальных условий для работы и стоимость, то здесь преимущество КП ОКТ перед МФТ очевидно. Вес прибора около 6 кг, он портативен, работает в широком диапазоне температур окружающего воздуха, не зависит от освещенности, его стоимость на порядок ниже.
Сравнение двух неинвазивных методов высокого разрешения, работающих в режиме реального времени — МФТ и КП ОКТ, — позволяет заключить, что метод КП ОКТ оптимально использовать на начальном этапе исследования для дифференцировки опухолевой и окружающей ее нормальной ткани при определении границ резекции. МФТ-анализ, как имеющий более высокое клеточное разрешение, но меньшее, по сравнению с КП ОКТ, поле зрения, поможет в прицельной оценке адекватности линии выполненной резекции, а также в проведении экспресс-цитобиопсии.
Использование методов МФТ и КП ОКТ в клинической практике позволит существенно сократить время постановки диагноза. Разработка соответствующих специальных пакетов программ, включающих автоматическую количественную обработку каждого вида изображений, станет еще одним важным шагом в этом направлении.
Заключение. Совместное использование методов МФТ и ОКТ имеет большие перспективы в интраоперационной диагностике глиальных опухолей. МФТ, характеризующаяся высоким пространственным разрешением, способна стать полноценным методом экспресс-биопсии, так как позволяет визуализировать все диагностически значимые структурные элементы ткани. Тем не менее в существующем варианте возможности ее использования для определения границ опухолевой инвазии ограничены в виду небольшой площади сканирования, относительно невысокой скорости и необходимости создания специальных условий для использования в операционной. В то же время пространственного разрешения КП ОКТ достаточно для обнаружения опухолевой инфильтрации, точность метода возрастает при использовании кросс-поляризационного режима. Широкое применение методов в клинической практике потребует более масштабных исследований, уточняющих критерии дифференциальной диагностики между опухолевой и окружающей ее мозговой тканью.
Финансирование исследования. Работа выполнена при финансовой поддержке гранта Российского научного фонда №16-15-10391. В работе использовано мультимодальное ОКТ-устройство, разработанное и сконструированное в рамках гранта Правительства Российской Федерации, Министерства образования и науки Российской Федерации, договор №14.B25.31.0015.
Конфликт интересов. У авторов нет конфликта интересов.
Литература
- Kohler B.A., Ward E., McCarthy B.J., Schymura M.J., Ries L.A., Eheman C., Jemal A., Anderson R.N., Ajani U.A., Edwards B.K. Annual report to the nation on the status of cancer, 1975–2007, featuring tumors of the brain and other nervous system. J Natl Cancer Inst 2011; 103(9): 714–736, https://doi.org/10.1093/jnci/djr077.
- Ostrom Q.T., Gittleman H., Farah P., Ondracek A., Chen Y., Wolinsky Y., Stroup N.E., Kruchko C., Barnholtz-Sloan J.S. CBTRUS statistical report: primary brain and central nervous system tumors diagnosed in the United States in 2006–2010. Neuro Oncol 2013; 15(Suppl 2): ii1–ii56, https://doi.org/10.1093/neuonc/not151.
- Louis D.N., Perry A., Reifenberger G., von Deimling A., Figarella-Branger D., Cavenee W.K., Ohgaki H., Wiestler O.D., Kleihues P., Ellison D.W. The 2016 World Health Organization Classification of Tumors of the Central Nervous System: a summary. Acta Neuropathol 2016; 131(6): 803–820, https://doi.org/10.1007/s00401-016-1545-1.
- Almeida J.P., Chaichana K.L., Rincon-Torroella J., Quinones-Hinojosa A. The value of extent of resection of glioblastomas: clinical evidence and current approach. Curr Neurol Neurosci Rep 2014; 15(2): 517, https://doi.org/10.1007/s11910-014-0517-x.
- Sanai N., Berger M.S. Glioma extent of resection and its impact on patient outcome. Neurosurgery 2008; 62(4): 753–766, https://doi.org/10.1227/01.neu.0000318159.21731.cf.
- Sanai N., Polley M.Y., McDermott M.W., Parsa A.T., Berger M.S. An extent of resection threshold for newly diagnosed glioblastomas. J Neurosurg 2011; 115(1): 3–8, https://doi.org/10.3171/2011.2.jns10998.
- Анохина Ю.Е., Гайдар Б.В., Мартынов Б.В., Свистов Д.В., Папаян Г.В., Григорьевский Д.И. Прогностическая значимость объема хирургического вмешательства в условиях применения интраоперационной флуоресцентной диагностики у пациентов со злокачественными глиомами головного мозга. Вестник российской военно-медицинской академии 2014; 1(45): 19–24.
- Stummer W., Reulen H.J., Meinel T., Pichlmeier U., Schumacher W., Tonn J.C., Rohde V., Oppel F., Turowski B., Woiciechowsky C., Franz K., Pietsch T.; ALA-Glioma Study Group. Extent of resection and survival in glioblastoma multiforme: identification of and adjustment for bias. Neurosurgery 2008; 62(3): 564–576, https://doi.org/10.1227/01.neu.0000317304.31579.17.
- McGirt M.J., Chaichana K.L., Gathinji M., Attenello F.J., Than K., Olivi A., Weingart J.D., Brem H., Quinoñes-Hinojosa A.R. Independent association of extent of resection with survival in patients with malignant brain astrocytoma. J Neurosurg 2009; 110(1): 156–162, https://doi.org/10.3 171/2008.4.17536.
- McGirt M.J., Chaichana K.L., Attenello F.J., Weingart J.D., Than K., Burger P.C., Olivi A., Brem H., Quinoñes-Hinojosa A. Extent of surgical resection is independently associated with survival in patients with hemispheric infiltrating low-grade gliomas. Neurosurgery 2008; 63(4): 700–707, https://doi.org/10.1227/01.neu.0000325729.41085.73.
- Sanai N., Berger M.S. Extent of resection influences outcomes for patients with gliomas. Rev Neurol (Paris) 2011; 167(10): 648–654, https://doi.org/10.1016/j.neurol.2011.07.004.
- Lacroix M., Abi-Said D., Fourney D.R., Gokaslan Z.L., Shi W., DeMonte F., Lang F.F., McCutcheon I.E., Hassenbusch S.J., Holland E., Hess K., Michael C., Miller D., Sawaya R. A multivariate analysis of 416 patients with glioblastoma multiforme: prognosis, extent of resection, and survival. J Neurosurg 2001; 95(2): 190–198, https://doi.org/10.3171/jns.2001.95.2.0190.
- Colditz M.J., Jeffree R.L. Aminolevulinic acid (ALA)-protoporphyrin IX fluorescence guided tumour resection. Part 1: Clinical, radiological and pathological studies. J Clin Neurosci 2012; 19(11): 1471–1474, https://doi.org/10.1016/j.jocn.2012.03.009.
- Stummer W., Pichlmeier U., Meinel T., Wiestler O.D., Zanella F., Reulen H.J.; ALA-Glioma Study Group. Fluorescence-guided surgery with 5-aminolevulinic acid for resection of malignant glioma: a randomised controlled multicentre phase III trial. Lancet Oncol 2006; 7(5): 392–401, https://doi.org/10.1016/s1470-2045(06)70665-9.
- Zehri A.H., Ramey W., Georges J.F., Mooney M.A., Martirosyan N.L., Preul M.C., Nakaji P. Neurosurgical confocal endomicroscopy: a review of contrast agents, confocal systems, and future imaging modalities. Surg Neurol Int 2014; 5: 60, https://doi.org/10.4103/2152-7806.131638.
- Kantelhardt S.R., Kalasauskas D., König K., Kim E., Weinigel M., Uchugonova A., Giese A. In vivo multiphoton tomography and fluorescence lifetime imaging of human brain tumor tissue. J Neurooncol 2016; 127(3): 473–482, https://doi.org/10.1007/s11060-016-2062-8.
- Böhringer H.J., Boller D., Leppert J., Knopp U., Lankenau E., Reusche E., Hüttmann G., Giese A. Time-domain and spectral-domain optical coherence tomography in the analysis of brain tumor tissue. Lasers Surg Med 2006; 38(6): 588–597, https://doi.org/10.1002/lsm.20353.
- Assayag O., Grieve K., Devaux B., Harms F., Pallud J., Chretien F., Boccara C., Varlet P. Imaging of non-tumorous and tumorous human brain tissues with full-field optical coherence tomography. Neuroimage Clin 2013; 2: 549–557, https://doi.org/10.1016/j.nicl.2013.04.005.
- Kantelhardt S.R., Leppert J., Krajewski J., Petkus N., Reusche E., Tronnier V.M., Hüttmann G., Giese A. Imaging of brain and brain tumor specimens by time-resolved multiphoton excitation microscopy ex vivo. Neuro Oncol 2007; 9(2): 103–112, https://doi.org/10.1215/15228517-2006-034.
- Kantelhardt S.R., Leppert J., Kantelhardt J.W., Reusche E., Hüttmann G., Giese A. Multi-photon excitation fluorescence microscopy of brain-tumour tissue and analysis of cell density. Acta Neurochir (Wien) 2009; 151(3): 253–262, https://doi.org/10.1007/s00701-009-0188-6.
- Grutzendler J., Yang G., Pan F., Parkhurst C.N., Gan W.-B. Transcranial two-photon imaging of the living mouse brain. Cold Spring Harb Protoc 2011; 2011(9): pdb.prot065474, https://doi.org/10.1101/pdb.prot065474.
- Fumagalli S., Coles J.A., Ejlerskov P., Ortolano F., Bushell T.J., Brewer J.M., De Simoni M.G., Dever G., Garside P., Maffia P., Carswell H.V. In vivo real-time multiphoton imaging of T lymphocytes in the mouse brain after experimental stroke. Stroke 2011; 42(5): 1429–1436, https://doi.org/10.1161/strokeaha.110.603704.
- Kobat D., Horton N.G., Xu C. In vivo two-photon microscopy to 1.6-mm depth in mouse cortex. J Biomed Opt 2011; 16(10): 106014, https://doi.org/10.1117/1.3646209.
- Wang K., Horton N.G., Xu C. Going deep: brain imaging with multi-photon microscopy. Optics and Photonics News 2013; 24(11): 32–39, https://doi.org/10.1364/opn.24.11.000032.
- Kantelhardt S.R., Finke M., Schweikard A., Giese A. Evaluation of a completely robotized neurosurgical operating microscope. Neurosurgery 2013; 72(Suppl 1): A19–A26, https://doi.org/10.1227/NEU.0b013e31827235f8.
- Finke M., Kantelhardt S., Schlaefer A., Bruder R., Lankenau E., Giese A., Schweikard A. Automatic scanning of large tissue areas in neurosurgery using optical coherence tomography. Int J Med Robot 2012; 8(3): 327–336, https://doi.org/10.1002/rcs.1425.
- Lankenau E., Klinger D., Winter C., Malik A., Müller H., Oelckers S., Pau H.-W., Just T., Hüttmann G. Combining optical coherence tomography (OCT) with an operating microscope. In: Advances in medical engineering. Springer Berlin Heidelberg; 2007; p. 343–348, https://doi.org/10.1007/978-3-540-68764-1_57.
- Böhringer H.J., Lankenau E., Stellmacher F., Reusche E., Hüttmann G., Giese A. Imaging of human brain tumor tissue by near-infrared laser coherence tomography. Acta Neurochir (Wien) 2009; 151(5): 507–517, https://doi.org/10.1007/s00701-009-0248-y.
- de Boer J.F., Milner T.E. Review of polarization sensitive optical coherence tomography and Stokes vector determination. J Biomed Opt 2002; 7(3): 359–371, https://doi.org/10.1117/1.1483879.
- Kiseleva E., Kirillin M., Feldchtein F., Vitkin A., Sergeeva E., Zagaynova E., Streltzova O., Shakhov B., Gubarkova E., Gladkova N. Differential diagnosis of human bladder mucosa pathologies in vivo with cross-polarization optical coherence tomography. Biomed Opt Express 2015; 6(4): 1464–1476, https://doi.org/10.1364/BOE.6.001464.
- Yashin К.S., Karabut M.M., Fedoseeva V.V., Khalansky A.S., Matveev L.A., Elagin V.V., Kuznetsov S.S., Kiseleva E.B., Kravets L.Y., Medyanik I.А., Gladkova N.D. Multimodal optical coherence tomography in visualization of brain tissue structure at glioblastoma (experimental study). Sovremennye tehnologii v medicine 2016; 8(1): 73–81, https://doi.org/10.17691/stm2016.8.1.10.
- Халанский А.С., Кондакова Л.И. Перевиваемый штамм глиомы крысы 101.8. I. Биологическая характеристика. Клиническая и экспериментальная морфология 2013; 4(8): 63–68.
- Senft C., Bink A., Franz K., Vatter H., Gasser T., Seifert V. IIntraoperative MRI guidance and extent of resection in glioma surgery: a randomised, controlled trial. Lancet Oncol 2011; 12(11): 997–1003, https://doi.org/10.1016/s1470-2045(11)70196-6.
- Valdés P.A., Kim A., Leblond F., Conde O.M., Harris B.T., Paulsen K.D., Wilson B.C., Roberts D.W. Combined fluorescence and reflectance spectroscopy for in vivo quantification of cancer biomarkers in low- and high-grade glioma surgery. J Biomed Opt 2011; 16(11): 116007, https://doi.org/10.1117/1.3646916.
- Sanai N., Snyder L.A., Honea N.J., Coons S.W., Eschbacher J.M., Smith K.A., Spetzler R.F. Intraoperative confocal microscopy in the visualization of 5-aminolevulinic acid fluorescence in low-grade gliomas. J Neurosurg 2011; 115(4): 740–748, https://doi.org/10.3171/2011.6.jns11252.
- Yashin К.S., Gubarkova E.V., Kiseleva E.B., Kuznetsov S.S., Karabut M.M., Medyanik I.А., Kravets L.Y., Gladkova N.D. Ex vivo imaging of human gliomas by cross-polarization optical coherence tomography: pilot study. Sovremennye tehnologii v medicine 2016; 8(4): 14–22, https://doi.org/10.17691/stm2016.8.4.02.
- Шубина О.С., Тельцов Л.П., Комусова О.И. Цитологические и морфометрические особенности нейронов переднетеменной коры головного мозга белых крыс. Современные проблемы науки и образования 2015; 2(1). URL: http://www.science-education.ru/en/article/view?id=19078.
- Kantelhardt S.R., Leppert J., Kantelhardt J.W., Reusche E., Hüttmann G., Giese A. Multi-photon excitation fluorescence microscopy of brain-tumour tissue and analysis of cell density. Acta Neurochir (Wien) 2009; 151(3): 253–262, https://doi.org/10.1007/s00701-009-0188-6.
- Rodriguez C.L., Szu J.I., Eberle M.M., Wang Y., Hsu M.S., Binder D.K., Park B.H. Decreased light attenuation in cerebral cortex during cerebral edema detected using optical coherence tomography. Neurophotonics 2014; 1(2): 025004, https://doi.org/10.1117/1.NPh.1.2.025004.
- Eschbacher J., Martirosyan N.L., Nakaji P., Sanai N., Preul M.C., Smith K.A., Coons S.W., Spetzler R.F. In vivo intraoperative confocal microscopy for real-time histopathological imaging of brain tumors. J Neurosurg 2012; 116(4): 854–860, https://doi.org/10.3171/2011.12.jns11696.
- Schlosser H.G., Suess O., Vajkoczy P., van Landeghem F.K., Zeitz M., Bojarski C. Confocal neurolasermicroscopy in human brain — perspectives for neurosurgery on a cellular level (including additional comments to this article). Cent Eur Neurosurg 2010; 71(1): 13–19, https://doi.org/10.1055/s-0029-1237735.
- Kantelhardt S.R., Leppert J., Krajewski J., Petkus N., Reusche E., Tronnier V.M., Huttmann G., Giese A. Imaging of brain and brain tumor specimens by time-resolved multiphoton excitation microscopy ex vivo. Neuro Oncol 2007; 9(2): 103–112, https://doi.org/10.1215/15228517-2006-034.
- Kut C., Chaichana K.L., Xi J., Raza S.M., Ye X., McVeigh E.R., Rodriguez F.J., Quiñones-Hinojosa A., Li X. Detection of human brain cancer infiltration ex vivo and in vivo using quantitative optical coherence tomography. Sci Transl Med 2015; 7(292): 292ra100, https://doi.org/10.1126/scitranslmed.3010611.